
Tratamentul chirurgical si balneo-fizical al poliartritei reumatoide
Tratamentul chirurgical si balneo-fizical al poliartritei reumatoide
Tratamentul chirurgical si balneo-fizical al poliartritei reumatoide
Exista mai multe tipuri de tratament in poliartrita reumatoida si, in functie de simptomele si de severitatea bolii, medicul si pacientul pot opta pentru anumite strategii.
Aceste strategii pe care le va urma pacientul la recomandarea medicului sunt alese pentru a stopa inflamatia (adica pentru a pune boala in remisiune), pentru a calma simptomele, pentru a preveni deteriorarile articulatiilor si organelor, pentru a imbunatati starea generala fizica a pacientului si pentru a reduce complicatiile pe termen lung.
Obiectivele principale ale tratamentului poliartritei reumatoide sunt:
- Diminuarea durerilor articulare si reducerea tumefactiilor;
- Prevenirea si stoparea procesului de distrugere al articulatiei si al deformariilor articulare;
- Pastrarea functiei articulare si a calitatii vietii pacientului;
- Prevenirea handicapului fizic;
- Prevenirea riscului de deces prematur din cauza eventualelor complicatii.
Aceste obiective sunt realizabile atat prin intermediul tratamentului farmacologic (medicamente precum corticosteroizii, antireumatice modificatoare ale bolii, medicamente biologice, inhibitori JAK), cat si non-farmacologic, tratamentului chirurgical si celui balneo-fizical.
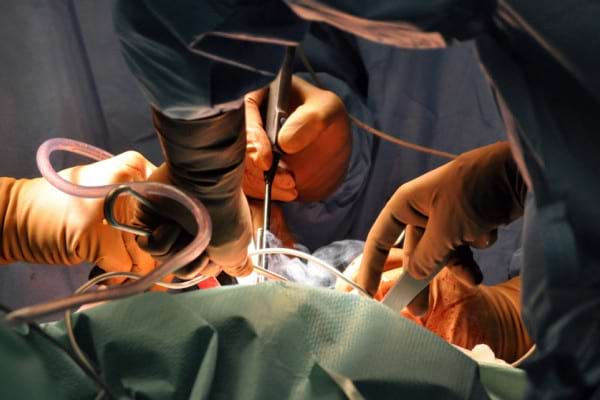
La tratamentul chirurgical, pacientul cu poliartrita reumatoida poate apela fie:
- In stadiile precoce ale bolii: in cazul unor articulatii rezistente la tratamentul medicamentos. Interventia poarta numele de sinovectomie si se realizeaza pentru complicatiile articulare ale poliartritei reumatoide. Se mai poate interveni secundar rupturilor de tendoane, afectarii segmentului coloanei cervicale (subluxatia atlanto axiala), in cazul rupturilor chisturilor Baker, in cazul aparitiei sindromului de tunel carpian. Interventia chirurgicala precoce se realizeaza pentru a preveni complicatiile severe ulterioare.
- In stadiile tardive, atunci cand s-a ajuns la ankiloza si la deformari articulare importante. In aceste cazuri artroplastia, adica protezarea totala a articulatiei, este singura metoda terapeutica care poate ameliora functionalitatea pacientului cu poliartrita reumatoida. Se protezeaza frecvent soldurile si genunchii, si mai rar umerii.
Tratamentul balneo-fizical se aplica pacientilor cu poliartrita reumatoida doar cand acestia se afla in perioadele de acalmie ale bolii (de remisiune). In cazul in care aceste tratamente balneo-fizicale se initiaza in puseu, poate agrava si/sau prelungi puseul de boala. Tratamentul consta in kineto si hidroterapie, care pot ameliora durerea, reduc inflamatia, tonifica musculatura, prevenind atrofiile musculare si osteoporoza.
Sursa foto: Shutterstock









