Spondilita anchilozantă: simptome, cauze și tratament
Spondilita anchilozantă: simptome, cauze și tratament
Spondilita anchilozantă: simptome, cauze și tratament
Spondilita anchilozantă sau spondilita anchilopoetică face parte dintr-un grup de boli conexe cunoscute sub numele de spondiloartropatii. Din ce cauze apare, ce simptome provoacă și care este tratamentul spondilitei anchilozante?
Spondilita anchilozantă este un tip rar de artrită care provoacă în principal durere și rigiditate la nivelul coloanei vertebrale. Însă boala este mai complexă de atât, iar studiile actuale urmăresc o serie de modificări și la alte nivele și sisteme, inclusiv uveita anterioară, psoriazisul și boala inflamatorie cronică intestinală, care pot apărea simultan în spondilita anchilozantă, însoțită de un risc crescut de complicații cardiovasculare sau pulmonare.
Ce este spondilita anchilozantă?
Spondilita anchilozantă este atât un tip de artrită autoimună, cât și o boală inflamatorie cronică. O boală autoimună se dezvoltă atunci când corpul atacă propriile țesuturi sănătoase. Spondilita anchilozantă este, de asemenea, o afecțiune inflamatorie pentru că implică și inflamarea sau umflarea articulaților.
Inflamația cronică în atașarea tendoanelor, ligamentelor și capsulelor articulare de os duce la modificări ale arhitecturii articulare, cu noi formațiuni osoase și fuziuni articulare. Modificările structurale de unificare și anchiloză a vertebrelor sunt cauzele principale ale dizabilității severe precoce la pacienții cu spondilită anchilozantă în timpul progresiei bolii.
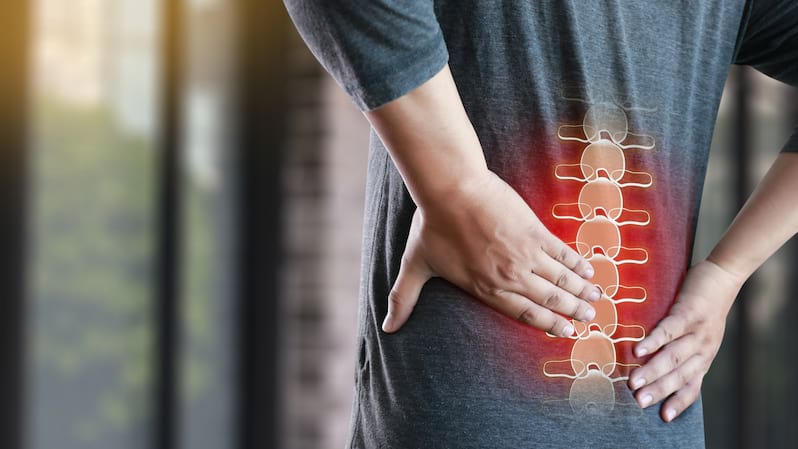
Această afecțiune, cunoscută și sub numele de boala Bechterew, se manifestă, în general, în partea inferioară a spatelui, dar simptomatologia se poate extinde la gât, ceafă și zona cervico-toracală sau poate deteriora articulațiile și din alte părți ale corpului.
Foarte multă lumea cunoaște spondilita ca fiind „boala gâtului de lup”, o comparație sugerată de scăderea importantă a flexibilității coloanei vertebrale, în special a celei cervico-toracale. Astfel, pacienții nu mai pot face firesc manevra de întoarcere în lateral și întorc capul cu tot cu trunchi; acest lucru se întâmplă întrucât spondilita anchilozantă, în timp, poate provoca fuziunea unora dintre vertebre, oasele mici din coloana vertebrală. Această tasare face coloana vertebrală mai puțin flexibilă și poate duce în plus și la o postură aplecată în față, cocoșată. Dacă sunt afectate și articulațiile coastelor, și acestea se vor rigidiza în timp făcând foarte dificilă și respirația profundă.
Persoanele care suferă de această afecțiune trebuie să fie extrem de precaute în legătură cu orice formă de accidentare, în special politraumatisme implicând coloana vertebrală (căzături, accidente rutiere, strivirea cutiei toracice etc), întrucât pot accentua și grăbi evoluția bolii în sens negativ, cu accentuarea dizabilității ducând până la imobilizare. De asemenea, ar trebui să evite fumatul activ și chiar pasiv sau expunerea la poluare, pentru a nu altera și mai mult funcționalitatea aparatului respirator.
Cauze spondilită anchilozantă
Spondilita anchilozantă nu are o cauză specifică cunoscută, deși are o componentă genetică și poate apărea în famile. Prezența antigenului HLA-B27 reprezintă un factor de risc relativ pentru spondilita anchilozantă și este prezent la 95% dintre pacienții care au afecțiunea. Diverse date sugerează că molecula HLA-B27 în sine ar putea fi cel mai puternic factor de risc, precum și asocierea dintre rolul patogen al HLA-B27 și indicii inflamatori, inclusiv axa interleukină‑23/-17.
Există și teorii infecțioase care fac referire la mimetismul molecular dintre HLA-B27 și o proteină a agentului infecțios Klebsiella pneumoniae, și deci existența unei patogenii bacteriene a spondilitei anchilopoietice. Alte teorii infecțioase se referă la proteinele virusului Epstein Barr, care declanșează mononucleoza infecțioasă și ar putea declanșa boala în condițiile existenței antigenului HLA-B27. Antigenul este prezent și la 8‑10% din populația sănătoasă, în general.
Factori de risc pentru spondilita anchilozantă
- Genul - bărbații sunt mai predispuși să dezvolte spondilită anchilozantă decât femeile;
- Vârsta - debutul apare, în general, la sfârșitul adolescenței sau la începutul vârstei adulte;
- Ereditatea - majoritatea pacienților care suferă de spondilită anchilozantă au antigenul HLA-B27, cu toate că nu toți oamenii care au acest antigen dezvoltă spondilită anchilozantă.
Deși poate apărea la mai mult de o persoană dintr-o familie, nu este o boală pur genetică. Mai mulți factori genetici și de mediu joacă probabil un rol în stabilirea riscului de a avea spondilită anchilozantă. De exemplu, aproximativ 80% dintre copiii care moștenesc HLA-B27 de la un părinte cu spondilită anchilozantă nu dezvoltă tulburarea. Rudele de gradul întâi HLA-B27 pozitive ale pacienților cu spondilită anchilopoietică au într-un procent de 10‑20% simptome clinice și radiologice de boală sau numai modificări radiologice.
Un studiu de dată recentă, efectuat pe animale, aduce o altă perspectivă asupra etiopatogeniei genetice a spondilitei anchilozante. Funcționarea defectuoasă a genei asociate cu spondilita anchilozantă, ERAP1 este legată de pierderea unui anumit tip de celulă imunitară, care pare să contribuie la procesul de inflamație asociat bolii. Cercetătorii care s-au ocupat de studiu intenționau să treacă la studiile cu participanți umani în următorii ani pentru a valida aceste descoperiri.
Riscul de a dezvolta spondilita anchilozantă este mai mare și dacă ai una dintre aceste afecțiuni:
• boala Crohn;
• colită ulcerativă;
• psoriazis.
Prevalență spondilită anchilozantă
Spondilita anchilozantă tinde să se dezvolte mai întâi la adolescenți și adulții tineri. De asemenea, este de aproximativ două ori mai frecventă la bărbați decât la femei. La nivel mondial, prevalența bolii este estimată a fi între 0.1 și 1.4%.
Simptome spondilită anchilozantă
Simptomele apar, de obicei, la persoanele cu vârsta cuprinsă între 17 și 45 de ani, dar se pot dezvolta și la vârste mai mici sau mai mari. Semnele timpurii ale spondilitei anchilozante pot include durere și rigiditate în partea inferioară a spatelui și a șoldurilor, în special dimineața și după perioadele de inactivitate. Durerea de gât și oboseala sunt, de asemenea, frecvente. În timp, simptomele se pot agrava, îmbunătăți sau opri la intervale neregulate.
Zonele cel mai frecvent afectate sunt:
- articulația dintre baza coloanei vertebrale și pelvis;
- vertebrele din partea inferioară a spatelui;
- locurile în care tendoanele și ligamentele se atașează de oase, în principal în coloana vertebrală, dar uneori de-a lungul spatelui călcâiului;
- cartilajul dintre stern și coaste;
- articulațiile șoldului și umărului.
Unii pacienți au dureri persistente, în timp ce alții prezintă simptome mai ușoare.
Simptome spondilitei anchilozante tind să se dezvolte treptat, de regulă, pe parcursul mai multor luni sau ani, și pot să apară și să treacă, cu timpul. La unii pacienți starea se îmbunătățește pe parcurs, dar pentru alții se poate agrava încetul cu încetul.
Când să mergi la medic?
Dacă ai dureri de spate sau de fese care au apărut treptat, sunt mai accentuate dimineața sau te trezesc din somn, e bine să mergi la un reumatolog. Ai în vedere o vizită la medic mai ales dacă observi că această durere se calmează odată cu exercițiile fizice și se agravează în timpul odihnei. Totodată, fii atent dacă ai un ochi roșu dureros, sensibilitate crescută la lumină sau vedere în ceață, întrucât și uveita poate fi una dintre primele semne ale bolii.
Diagnostic spondilită anchilozantă
După ce îți examinează simptomele și istoricul familial, medicul va efectua un examen fizic în timpul căruia îți poate cere să respiri profund sau să te apleci în direcții diferite. În plus, poate încerca să îți producă durere apăsându-ți pe anumite porțiuni ale pelvisului sau mutându-ți picioarele într-o anumită poziție.
În unele situații, specialistul îți poate recomanda unul sau mai multe dintre aceste teste pentru a ajuta la stabilirea diagnosticului:
- teste imagistice: RMN sau radiografii ale coloanei vertebrale;
- teste de sânge, care pot verifica prezența antigenului HLA-B27. Aproximativ 8% dintre persoanele de origine europeană îl prezintă, dar doar un sfert dintre aceștia dezvoltă spondilită anchilozantă.
Tratamentul spondilitei anchilozante
Scopul tratamentului este de a ușura durerea și rigiditatea și de a preveni sau a întârzia complicațiile și deformarea coloanei vertebrale. Tratamentul spondilitei anchilozante are cel mai mare succes înainte ca boala să provoace articulațiilor leziuni ireversibile.
- Medicamentele antiinflamatoare nesteroidiene pot calma inflamația, durerea și rigiditatea.
- Medicamentele antireumatice reduc durerea și umflarea articulațiilor.
- Corticosteroizii injectabili ameliorează temporar durerile articulare și inflamația.
- Exercițiile fizice încetinesc sau opresc progresia bolii și par să atenueze durerea.
- Kinetoterapia este o parte importantă în tratamentul spondilitei anchilozante și poate oferi o serie de beneficii, de la ușurarea durerii la rezistență și flexibilitate îmbunătățite.
- Intervențiile chirurgicale - un număr mic de pacienți cu spondilită anchilozantă ar putea avea nevoie de operație.
Noi perspective terapeutice
Un studiu clinic recent a demonstrat că upadacitinib 15 mg pentru tratamentul spondilitei anchilozante a arătat o eficacitate susținută pe parcursul unui an. Upadacitinib face parte din clasa inhibitorilor JAK care aparțin unei familii de medicamente numite DMARD (medicamente antireumatice modificatoare de boală).
Trei inhibitori JAK, baricitinib, tofacitinib și upadacitinib, sunt aprobați de FDA pentru a trata artrita reumatoidă. Inhibitorii JAK diferă de substanțele biologice, deși ambele suprimă sistemul imunitar și cresc riscul de infecții grave și anumite tipuri de cancer. Inhibitorii JAK pot fi mai siguri, deoarece nu sunt legați de nicio alergie. Medicamentele biologice pot provoca o reacție alergică la un număr mic de oameni.
Cele mai frecvent utilizate medicamente sunt inhibitorii de TNF-α, inclusiv infliximab și cetuzumab, eficienți și la pacienții cu spondilită anchilozantă avansată.
Potrivit unor cercetări și mai recente, inhibitorii TNF-α au demonstrat eficacitatea la pacienții cu spindilită anchilozantă prin reducerea activității bolii, minimizarea inflamației și îmbunătățirea calității vieții. Noi perspective în patogeneza bolii, inclusiv descoperirea rolului axei IL-23/IL-17 și a căilor intracelulare, au condus la dezvoltarea de noi substanțe biologice și molecule mici - secukinumab, ixekizumab, bimekizumab - care îmbunătățesc armamentul terapeutic.
Dietă, stil de viață și remedii casnice pentru spondilita anchilozantă
Pe lângă tratamentul spondilitei anchilozante prescris de medic, iată câteva lucruri pe care le poți face pentru a-ți îmbunătăți starea:
- exercițiile fizice pot ajuta la calmarea durerii, menținerea flexibilității și îmbunătățirea posturii;
- căldura poate ameliora durerea și rigiditatea - încearcă băi fierbinți, comprese calde etc
- și gheața aplicată pe zonele inflamate poate ajuta la reducerea umflăturii;
- fumatul creează probleme suplimentare pentru persoanele cu spondilită anchilozantă, inclusiv îngreunarea respirației, accelerarea leziunilor coloanei vertebrale și intensificarea durerii, deci evită fumatul sau caută să renunți la acest viciu;
- gestionează stresul prin masaj, yoga, lectură, plimbări sau consiliere psihologică;
- ai grijă la postura ta și îndreapă-ți spatele - exersează în fața unei oglinzi o poziție adecvată a corpului, o postură verticală;
- alege o dietă sănătoasă și evită alimentele prăjite, mezelurile și alimentele bogate în combinații de grăsimi și zahăr, care au un efect inflamator. Dietele antiinflamatorii, precum dieta mediteraneeană, pot ajuta la combaterea inflamației;
- menține-te la o greutate sănătoasă, deoarece kilogramele în plus exercită presiune asupra articulațiilor și oaselor;
- limitează consumul de alcool, care poate slăbi oasele și crește riscul de osteoporoză.
Complicații spondilită anchilozantă
Spondilita anchilozantă are complicații articulare și extraarticulare precum:
- durere cronică și dizabilitate;
- regurgitare aortică, când valva aortică a inimii nu se închide corespunzător;
- fibroză pulmonară;
- sindromul cauda equina sau coadă de cal în care nervii sunt presați, fibrele nervoase expuse, situate în partea inferioară a măduvei spinării devin iritate;
- tulburări de dispoziție.
În spondilita anchilozantă severă, se formează un os nou ca parte a încercării organismului de a se vindeca. Acest os nou unește, treptat, golul dintre vertebre și, în cele din urmă, îmbină secțiuni de vertebre. Acele părți ale coloanei devin rigide și inflexibile. Îmbinarea îți poate întări, de asemenea, cutia toracică, limitându-ți capacitatea și funcția pulmonară.
Alte complicații pot include:
- inflamarea ochilor (uveită), una dintre cele mai frecvente complicații ale spondilitei anchilozante;
- fracturile de compresie ale coloanei vertebrale - în primele etape ale spondilitei anchilozante oasele unora dintre pacienți se subțiază. Vertebrele slăbite se pot rupe, crescând gravitatea posturii cocoșate. Fracturile vertebrale pot pune presiune asupra și, eventual, răni măduva spinării și nervii care trec prin coloana vertebrală.
- problemele cu inima - spondilita anchilozantă poate cauza probleme cu aorta, cea mai mare arteră din organism. Aorta inflamată se poate mări până în punctul în care distorsionează forma valvei aortice din inimă, fapt care îi afectează funcția.
O abordare interprofesională a spondilitei anchilozante poate îmbunătăți funcția, poate reduce durerea și poate crește calitatea vieții pacientului. Spondilita anchilozantă este o afecțiune sistemică care poate afecta multe sisteme de organe și, prin urmare, pentru a evita morbiditatea se recomandă o abordare interprofesională, în cadrul echipei de medici, cum ar fi reumatolog pentru a evalua și gestiona simptomele acute și pentru a aborda orice spondiloartropatii coexistente, un gastroenterolog pentru evaluarea bolii inflamatorii intestinale, un oftalmolog pentru a evalua uveita anterioară, un neurolog pentru a evalua sindroamele de compresie nervoasă etc.
Prognosticul pacientului cu spondilită anchilozantă
Majoritatea pacienților rămân complet funcționali și capabili să lucreze. Pacienții cu boala severă, de lungă durată, au o mortalitate mai mare în comparație cu populația generală, în principal din cauza complicațiilor cardiovasculare.
Poți preveni spondilita anchilozantă?
Deși nu există o modalitate sigură de a preveni complet spondilita anchilozantă, există anumite măsuri pe care le poți lua pentru a reduce riscul de a dezvolta această afecțiune:
- Exercițiile de întindere și cele care vizează menținerea unei posturi corecte pot fi benefice.
- Dacă petreci mult timp la birou sau în ședere, asigură-te că iei pauze regulate pentru a te dezmorți și a-ți schimba poziția.
- Dacă fumezi, ia în calcul să renunți la acest obicei pentru a reduce riscul de a dezvolta afecțiunea.
Nu uitați că un diagnostic corect poate fi pus doar de către un medic specialist, în urma unui consult și a investigațiilor adecvate. Puteți face chiar acum o programare, prin platforma DOC-Time, aici. Iar dacă nu sunteți siguri la ce specialist ar fi indicat să mergeți, vă recomandăm să începeți cu un consult de medicină internă, pentru care puteți face, de asemenea, programări prin DOC-Time.
Sursă foto: Shutterstock
Bibliografie:
NHS - Ankylosing spondylitis
https://www.nhs.uk/conditions/ankylosing-spondylitis/symptoms/
Medline Plus - Ankylosing spondylitis
https://medlineplus.gov/genetics/condition/ankylosing-spondylitis/
Dove Press - Therapeutic Targets for Ankylosing Spondylitis - Recent Insights and Future Prospects
https://www.dovepress.com/therapeutic-targets-for-ankylosing-spondylitis--recent-insights-and-fu-peer-reviewed-fulltext-article-OARRR
Studiul „Therapeutic Targets for Ankylosing Spondylitis - Recent Insights and Future Prospects”, apărut în Access Rheumatol. 2022;14:57-66, https://doi.org/10.2147/OARRR.S295033, autori: Perrotta FM, Scriffignano S, Ciccia F, Lubrano E.
APM - Drug treatment of ankylosing spondylitis and related complications: an overlook review
https://apm.amegroups.org/article/view/44842/html
Studiul „Drug treatment of ankylosing spondylitis and related complications: an overlook review”, apărut în Ann Palliat Med 2020;9(4):2279-2285. doi: 10.21037/apm-20-277, autori: Wang H, Zheng H, Ma Y.
Pub Med - ERAP1 deficient mice have reduced Type 1 regulatory T cells and develop skeletal and intestinal features of Ankylosing Spondylitis
https://pubmed.ncbi.nlm.nih.gov/30127455/
Studiul „ERAP1 deficient mice have reduced Type 1 regulatory T cells and develop skeletal and intestinal features of Ankylosing Spondylitis”, apărut în Sci Rep. 2018 Aug 20;8(1):12464. doi: 10.1038/s41598-018-30159-5, autori: Yuliya Pepelyayeva et al.
Te-ar mai putea interesa și...